Что такое очаговые изменения молочных желез
Классификация очаговых поражений молочной железы согласно лексикону BI-RADS для УЗИ: роль компьютеризованной системы поддержки принятия решений (S-Detect Breast™)
Перевод статьи: «Categorization of focal breast lesions according to the Ultrasound Breast Imaging Reporting and Data System (BI-RADS US) lexicon: Role of a computer aided decision making support (S-Detect™)».
«S-Detect Breast™ представляет собой эффективный инструмент принятия решений c компьютерной поддержкой для классификации очаговых поражений молочной железы, поскольку его применение улучшает выявляемость рака молочной железы, а также специфичность, отрицательную и положительную прогностическую значимость, даже при сравнении с решениями специалистов».
S-Detect Breast — технология классификации образований молочной железы с использованием стандартного лексикона и шкалы системы BI-RADS*.
Технология разработана с использованием алгоритмов «глубокого обучения» на основании более 10 000 изображений и результатов биопсий молочной железы, полученных в референсных клиниках Samsung за 20 лет работы.
*BI-RADS — международная система анализа и протоколирования результатов лучевых исследований молочной железы.
Введение
Ультразвуковое исследование молочной железы — широко распространенный метод визуализации, который часто используется как дополнение к рентгеновской маммографии для классификации очаговых поражений молочных желез, что улучшает диагностику рака и позволяет снизить количество ложноотрицательных результатов при диагностике рака молочной железы. Тем не менее УЗИ молочной железы требует существенного опыта, поэтому эта процедура зависит от опыта оператора и характеризуется меньшей воспроизводимостью результатов, специфичностью и положительной прогностической значимостью, чем рентгеновская маммография.
Лексикон Системы интерпретации и протоколирования результатов лучевых исследований молочной железы (BI-RADS) был впервые разработан Американской коллегией радиологов (American College of Radiology, ACR) в 2003 г. В нем представлены слова-идентификаторы (дескрипторы) для ультразвукового исследования очаговых поражений молочной железы, что позволило стандартизировать терминологию протоколов и последующее клиническое ведение пациентов.
Системы компьютеризованной диагностики (CAD), подобные системе S-Detect Breast™ компании Samsung Medison, разрабатываются в качестве вспомогательного средства для классификации очаговых поражений молочной железы и позволяют эффективно записывать, обрабатывать и анализировать ультразвуковые изображения.
Целью настоящего исследования была оценка роли компьютеризованной системы поддержки принятия решений (S-Detect Breast™) в классификации очаговых поражений молочной железы на основе лексикона BI-RADS.
Методы
Cсистема была использована для анализа ультразвуковых изображений в 160 последовательных случаях исследования очаговых поражений молочной железы в период с декабря 2014 г. по июнь 2015 г. Показаниями к УЗИ молочной железы служили пальпируемые объемные образования, выявленные при физикальном исследовании, уплотнения молочной железы или поражения, выявленные при дополнительной маммографии. Кроме того, были обследованы пациентки с мастодинией и молодые пациентки с доброкачественными узловыми образованиями или кистами молочной железы в семейном анамнезе (а также пациентки с такими же диагнозами, наблюдаемые после обнаружения поражения).
Два радиолога путем консенсуса классифицировали 160 очаговых поражений молочной железы (диапазон размеров: 2,6-47,2 мм; среднее значение: 11,5 мм ± 6,5 С.О.) у 123 пациентов (121 женщина и 2 мужчин; возраст: 13-98 лет, в среднем 50,1 года ±14,4 С.О.) в четырех категориях: 1) BI-RADS 2 — доброкачественные; 2) BI-RADS 3 — вероятно, доброкачественные; 3) BI-RADS 4 — подозрительные; 4) BI-RADS 5 — высокоподозрительные на злокачественность. Классификация была основана на дескрипторах лексикона BI-RADS (форма, ориентация, контур объемного образования, граница, эхогенность и дистальные акустические артефакты). Очаговые поражения молочной железы были обнаружены при помощи ультразвуковой системы высокого разрешения RS80A компании Samsung Medison.
Третий независимый специалист также оценивал те же самые 160 очаговых поражений молочной железы в автономном режиме при помощи системы S-Detect Breast™ — встроенного специализированного программного обеспечения (ПО) для УЗ-BI-RADSклассификации, способного к полуавтоматическому выявлению поражений и проведению управляемой классификации на основе вышеупомянутых дескрипторов. Возраст пациента, сведения о наличии рака молочной железы в семейном анамнезе, а также результаты предшествующих ультразвуковых исследований были доступны исследователю в целях воспроизведения более реалистичной клинической ситуации. Результаты рентгеновской маммографии применительно к очаговым поражениям молочной железы для данной ультразвуковой BI-RADS-классификации не учитывались.
Ультразвуковая пункционная биопсия и тонкоигольная аспирационная биопсия (FNAC) применялись в качестве метода морфологической верификации для всех очаговых поражений молочной железы, имеющих категорию BI-RADS 4 или 5. Результаты контрольного УЗИ в течение 6 мес были доступны для всех 45 поражений, классифицированных как BI-RADS 3, как до, так и после оценки при помощи S-Detect Breast™.
Чувствительность, специфичность, положительная и отрицательная прогностическая значимость были рассчитаны при определении очаговых поражений, классифицированных в категории BI-RADS 4 и 5 (злокачественные), и поражений, определенных в категории BI-RADS 2 и 3 (доброкачественные).
Результаты
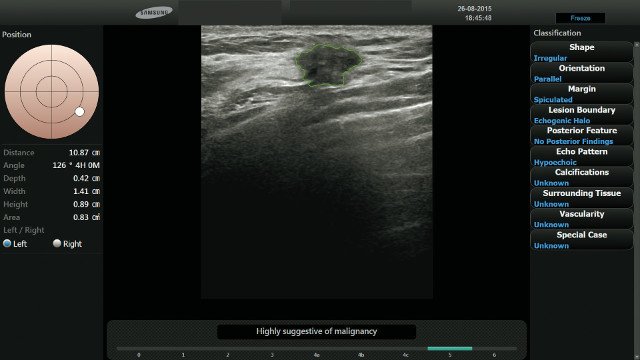
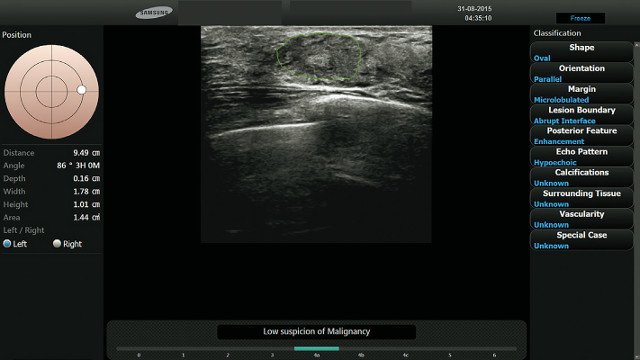
В табл. 1 представлены расхождения в классификации 160 очаговых поражений молочной железы при консенсусной оценке двумя радиологами и при оценке их третьим специалистом при помощи программного инструмента S-Detect Breast™. Радиолог, проводивший оценку при помощи S-Detect Breast™, поменял изначально определенную категорию по BI-RADS для 17 (10,6%) из 160 очаговых поражений молочной железы: 9 из них были переведены из категории BI-RADS 3 в категорию BI-RADS 4 (рис. 1), 6 — из категории BI-RADS 4 в категорию BI-RADS 3 (рис. 2), 2 — из категории BI-RADS 5 в категорию BI-RADS 4. Никаких расхождений по поражениям, отнесенным к категории BI-RADS 2, выявлено не было.
Таблица 1. Классификация 160 очаговых поражений молочной железы до и после оценки при помощи S-Detect Breast™.
| Категория по BI-RADS | Оценка радиологов (количество поражений) | Оценка при помощи S-Detect Breast™ (количество поражений) |
|---|---|---|
| BI-RADS 2 | 70 | 70 |
| BI-RADS 3 | 54 | 51 |
| BI-RADS 4 | 21 | 26 |
| BI-RADS 5 | 15 | 13 |
| Всего | 160 | 160 |
Совпадение между оценкой радиолога при помощи S-Detect Breast™ и консенсусной оценкой двух специалистов без помощи S-Detect Breast™ составило 89,4%.
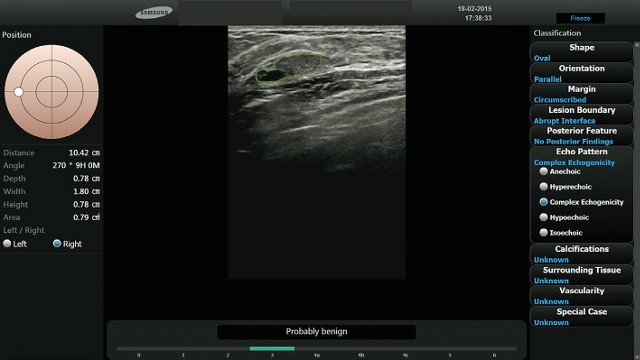
Рис. 1. УЗИ молочных желез, проведенное у 57-летней женщины в B-режиме, выявило слегка гипоэхогенное объемное образование овальной формы с выраженной гиперэхогенностью в центральной зоне, с параллельной ориентацией и дистальным звукоусилением.
Двое специалистов в результате консенсусной оценки определили границы как ровные; радиолог, пользовавшийся ПО S-Detect Breast™, — как микродольчатые. Таким образом, поражение было переведено из категории BI-RADS 3 в категорию BI-RADS 4A. Данные ультразвуковой пункционной биопсии подтвердили диагноз инвазивной протоковой карциномы.
Рис. 2. Пациентка: 43-летняя женщина с плотными молочными железами после проведения УЗИ молочной железы. На ультразвуковом изображении представлено изоэхогенное объемное уплотнение с эксцентрической зоной тени, овальной формы, с параллельной ориентацией и ровными контурами.
Радиолог, использовавший S-Detect Breast™, изменил классификацию этого поражения с BI-RADS 4 на BI-RADS 3. Данные пункционной биопсии свидетельствуют об обычной протоковой гиперплазии (фиброкистозные изменения).
Гистологический диагноз (табл. 2) был получен для 45 поражений, отнесенных к категории BI-RADS 4 или BI-RADS 5 без или с помощью S-Detect Breast™:
Таблица 2. Результаты гистологического исследования выявленных образований.
| Диагноз | Гистологическое исследование | Количество | Оценка радиологов | S-Detect Breast™ | Оценка радиолога при помощи S-Detect Breast™ |
|---|---|---|---|---|---|
| Доброкачественные поражения (n=7) | Фиброаденома | 2 | BI-RADS 3 BI-RADS 4A | РМ РВ | 1 BI-RADS 4A 1 BI-RADS 3 |
| Осложненная киста | 1 | BI-RADS 4A | PB | 1 BI-RADS 3 | |
| Гранулема | 1 | BI-RADS 4B | PМ | BI-RADS 4C | |
| Обычная протоковая гиперплазия | 2 | BI-RADS 3 BI-RADS 4A | РМ РВ | BI-RADS 4 BI-RADS 3 | |
| Абсцесс | 1 | BI-RADS 4A | PМ | BI-RADS 4B | |
| Злокачественные поражения (n=36) | Инвазивная протоковая карцинома | 27 | 4 BI-RADS 3 23 BI-RADS 4 или 5 | Все PM 3 PB и 20 PM | Все BI-RADS 4 или 5 Все BI-RADS 4 или 5 |
| Инвазивная дольковая карцинома | 6 | 2 BI-RADS 3 4 BI-RADS 4 или 5 | Все PM | Все BI-RADS 4 или 5 | |
| Слизистый рак | 1 | BI-RADS 4A | PB | BI-RADS 3 | |
| Хондросаркома | 1 | BI-RADS 4B | РМ | BI-RADS 4B | |
| Листовидная цистосаркома | 1 | BI-RADS 4A | PB | BI-RADS 3 | |
| Поражения с высоким риском злокачественности (n=2) | Атипичная протоковая дисплазия | 1 | BI-RADS 3 | РМ | BI-RADS 4B |
| Склерозирующий аденоз | 1 | BI-RADS 4A | РB | BI-RADS 3 |
Примечание. PB — возможно, доброкачественные; PM — возможно, злокачественные.
- 7 доброкачественных поражений: фиброаденома (2), обычная протоковая гиперплазия (2), гранулема (1), осложненная киста (1) и абсцесс (1);
- 2 поражения группы высокого риска: атипичная протоковая гиперплазия (1), склерозирующий аденоз (1);
- 36 злокачественных поражений: инвазивная протоковая карцинома (27), инвазивная дольковая карцинома (6), слизистый рак (1), листовидная цистосаркома (1), хондросаркома (1).
Два радиолога классифицировали 160 поражений следующим образом: BI-RADS 2 (n=70), BI-RADS 3 (n=54), BI-RADS 4 (n=21), BI-RADS 5 (n=15), с чувствительностью, специфичностью, положительной и отрицательной прогностической значимостью 81,6, 95,9, 86,1 и 94,3% соответственно.
Радиолог, пользовавшийся S-Detect Breast™, классифицировал 160 поражений следующим образом: BI-RADS 2 (n=70), BI-RADS 3 (n=51), BI-RADS 4 (n=26), BI-RADS 5 (n=13), с чувствительностью, специфичностью, положительной и отрицательной прогностической значимостью 92,1, 96,7, 89,7 и 97,5% соответственно.
В случае злокачественных новообразований повторная классификация при помощи S-Detect Breast™ оказалась правильной в 12 (70,6%) из 17 случаев: 6 из 9 злокачественных поражений и 1 из 9 новообразований с высоким риском были корректно переведены из категории BI-RADS 3 в категорию BI-RADS 4; 3 из 6 доброкачественных новообразований были переведены из категории BI-RADS 4 в категорию BI-RADS 3. Кроме того, 2 поражения были переведены из категории BI-RADS 5 в категорию BI-RADS 4, но способ лечения для этих случаев не подвергся никаким изменениям.
С другой стороны, 2 из 9 доброкачественных новообразований были ошибочно переведены в категорию BI-RADS 4, а 2 из 6 злокачественных новообразований и 1 из 6 образований с высоким риском были ошибочно переведены в категорию BI-RADS 3.
Обсуждение
В настоящем исследовании радиолог, пользовавшийся ПО S-Detect Breast™, достиг более высокой чувствительности, специфичности, положительной и отрицательной прогностической значимости, чем радиологи, не использовавшие S-Detect Breast™.
Среди 36 злокачественных новообразований лишь 2 были определены как «возможно, доброкачественные» (BI-RADS 3) радиологом, пользовавшимся S-Detect Breast™. В результате гистологического исследования в этих случаях были установлены диагнозы слизистого рака и листовидной цистосаркомы соответственно. У этих объемных образований были отмечены ровные контуры; кроме того, для листовидной цистосаркомы с не более чем тремя дольками была отмечена овальная морфология. Радиолог, использовавший S-Detect Breast™, классифицировал только одно образование с высоким риском злокачественности как BI-RADS 3; гистологическим диагнозом в этом случае оказался склерозирующий аденоз.
Шесть злокачественных новообразований (2 случая инвазивной дольчатой карциномы и 4 случая инвазивной проточной карциномы) и 1 образование с высоким риском злокачественности (атипичная проточная гиперплазия) не были правильно классифицированы двумя специалистами без ПО, но были правильно определены радиологом, использовавшим S-Detect Breast™. Эти новообразования продемонстрировали нерегулярную морфологию; их края были недостаточно четко очерчены. Таким образом, они были охарактеризованы как микродольчатые.
Два злокачественных поражения, которые были ошибочно определены в категорию BI-RADS 4 радиологом, использовавшим S-Detect Breast™, оказались, согласно гистопатологическому диагнозу, фиброаденомой и обычной проточной гиперплазией. В этих двух случаях дескрипторы, которые привели радиолога к повышению категории, оказались тенью (дистальный акустический артефакт и округлая морфология соответственно).
Один случай абсцесса и один случай гранулемы были единственными поражениями, неверно отнесенными к категории BI-RADS 4 как с помощью ПО S-Detect Breast™, так и без него. Причиной этого явились нечеткие контуры в первом случае и непараллельная ориентация во втором.
Заключение
Согласно нашему опыту, S-Detect Breast™ представляет собой эффективный инструмент компьютеризованного принятия решений для классификации очаговых поражений молочной железы, поскольку его применение улучшает диагностику рака молочной железы, а также специфичность, отрицательную и положительную прогностическую значимость, даже при сравнении с решениями специалистов.
Поддерживаемые системы: RS80A, WS80A и HS70A
Источник
Очаговая мастопатия молочной железы
Главная/Статьи/Очаговая мастопатия молочной железы
28/01/2020
Среди всех заболеваний молочных желёз лидирующую позицию занимает мастопатия. Данное заболевание представляет собой доброкачественное разрастание железистой и соединительной ткани груди. Наиболее опасной её формой является очаговая мастопатия.
Выделяют два вида мастопатии:
1. Узловая форма, которая характеризуется наличием ограниченного уплотненного участка. Он представлен в виде фиброаденомы (опухоли) или кисты.
2. Диффузная форма. Для неё характерно большое количество патологических образований (аденом и кист). Возможно одновременное появление и тех, и других элементов.
Причины возникновения:
— Гормональные нарушения из-за дисбаланса уровня эстрогена и прогестерона в крови;
— лительные и частые стрессы;
— Болезни щитовидной железы;
— Заболевания печени;
— Наследственная предрасположенность к болезням молочной железы.
При подозрении на мастопатию следует как можно скорее обратиться к врачу, пройти необходимое обследование, в том числе УЗИ молочных желез. Сделать УЗИ молочных желез в СПб можно в одном из филиалов сети медицинских центро «МедЛаб». Особенно осторожными следует быть женщинам, которые имеют такие факторы риска развития мастопатии:
— Различные заболевания половой сферы;
— Проживающие в условиях хронического стресса;
— Во время беременности и после родов, абортов, выкидышей, находящиеся на гормональной терапии;
— После травм груди;
— Климакс.
К основным симптомам очаговой мастопатии относят:
1. Уплотнение в области молочной железы, которое безболезненно при пальпации, в положении лёжа часто не прощупывается. Кожа над областью опухоли не изменена. Как правило, поражается только одна грудь, но бывают случаи, когда прощупываются уплотнения сразу же в двух.
2. Боль в области молочной железы, которая усиливается накануне менструации.
3. Увеличение груди и подмышечных лимфоузлов на стороне поражения.
4. При надавливании на соски, выделяется жидкость бесцветного, белого, зеленоватого, коричневого цвета, в некоторых случаях с кровью.
Необходимо помнить, что мастопатия часто переходит в онкологию. Поэтому при выявлении какого-либо уплотнения в груди нужно незамедлительно показаться врачу. Промедление может стоить жизни.
Диагностика болезни основывается на осмотре пациентки. Врач любой специальности, но лучше всего гинеколог, хирург или маммолог прощупывает молочную железу, определяя размер образования в груди. Так же к обязательным методам исследования относят УЗИ молочных желез и маммографию, что позволяет уточнить характер заболевания. Если вы живете в Санкт-Петербурге, и вам нужен хороший гинеколог эндокринолог, переходите по ссылке и записывайтесь на прием к специалисту в клинике «МедЛаб».
Операция является основным способом лечения очаговой мастопатии молочной железы. Хирургическое лечение проводится в условиях стационара и представляет собой резекцию молочной железы. В момент проведения которой удаляют узел или кисту. В обязательном порядке берётся биопсия из патологической структуры.
К вспомогательным методам лечения очаговой мастопатии молочной железы относятся гормональная терапия (тамоксифен, гинепристон), лечение травами, гирудотерапия. Эти методы применяются в восстановительном периоде после оперативного лечения.
Профилактикой болезни являются ведение здорового образа жизни, регулярное самостоятельное обследование молочных желёз с 6 по 13 день менструального цикла, профилактический осмотр у гинеколога 2 раза в год, после 25 лет раз в два года УЗИ, после 40 лет маммография.
Источник
Новообразование молочной железы — симптомы и лечение
Дата публикации 9 января 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Новообразования груди бывают доброкачественные и злокачественные.
Доброкачественные новообразования, в отличие от злокачественных опухолей:
- не имеют бесконтрольного деления и местно агрессивного роста;
- не распространяются на другие части тела.
Доброкачественные новообразования могут встречаться как у женщин, так и у мужчин. Существует много типов доброкачественных новообразований молочной железы. Зачастую приходится встречаться с диагнозом фиброзно-кистозная мастопатия, который описывает целую группу доброкачественных новообразований молочной железы.
Доброкачественные новообразования молочных желез встречаются очень часто. Так, в РФ 9 из 10 женщин имеют доброкачественные изменения ткани молочной железы.
Точная причина доброкачественных новообразований молочных желез неизвестна. Известно, что клетки в организме делятся и растут с определенной скоростью. Как правило, организм способен сбалансировать рост и деление клеток. Когда старые или поврежденные клетки умирают, они автоматически заменяются новыми здоровыми клетками. В случае с доброкачественными образованиями скорость деления клеток нарушается, что приводит к локальному росту железистой ткани молочных желез.
Существует множество доброкачественных опухолей, которые развиваются в ткани молочной железы, название опухоли зависит от ткани, которая является источником роста, так, липома молочной железы, например, растет из жировых клеток, а миома — из мышечной ткани.
Аденомы молочных желез образуются в тонком слое ткани, который покрывает железистые дольки молочной железы. Несмотря на разнообразие новообразований молочных желез, наиболее часто встречаются фиброаденомы молочной железы.
Фиброаденома — это доброкачественная опухоль в груди, которая обычно встречается у женщин в возрасте до 30 лет.
Около 70% женщин в России либо встречались с данным диагнозом, либо не знают о наличии у них фиброаденомы молочной железы. Данная опухоль состоит из так называемой стромальной, или соединительной ткани. Фиброаденомы могут встречаться в одной или обеих молочных железах. Фиброаденома плотная, округлой формы, подвижна под кожей.
На образование фиброаденомы влияет совокупность факторов. Гормоны, такие как эстроген, играют важную роль в росте и развитии фиброаденомы. Существуют данные, что прием оральных контрацептивов в возрасте до 20 лет повышает риск развития фиброаденом. Влияние гормонального фона можно подтвердить тем, что фиброзные новообразования молочных желез могут интенсивно расти во время беременности, а во время менопаузы их размер сокращается.
Существует два типа фиброаденом:
1. простые;
2. сложные.
Простые фиброаденомы не повышают риск развития рака молочной железы. Сложные фиброаденомы содержат другие компоненты, такие как кисты, заполненные жидкостью, которые иногда содержат отложения кальция. Сложные фиброаденомы могут незначительно увеличить риск развития рака молочной железы. Американское онкологическое сообщество утверждает, что женщины со сложными фиброаденомами имеют в полтора раза больший риск развития рака молочной железы, чем женщины без таковых.
Рак молочной железы возникает, когда ДНК клетки повреждена, но почему и как эта ДНК повреждается, пока неизвестно. Это может быть генетическое или экологическое воздействие, или в большинстве случаев сочетание обоих факторов. Но большинство пациентов никогда не узнают, что именно вызвало их рак.
Факторы риска, связанные с раком молочной железы:
- пол: рак молочной железы встречается почти в 100 раз чаще у женщин, чем у мужчин;
- возраст: две из трех женщин обнаружили рак молочной железы после 55 лет;
- национальность: рак молочной железы чаще диагностируется у некоторых народностей, например у кавказских женщин.
Если у близких родственников был диагностирован рак молочной железы или яичников, у человека высокий риск развития рака молочной железы в будущем. Риск увеличивается, если родственнику был поставлен диагноз до 50 лет. У женщин с ранней менструацией (до 12 лет), поздней менопаузой (после 55 лет), родивших первого ребенка после 27 лет или никогда не рожавших, риск развития рака молочной железы выше, чем в остальной популяции. Мутации в определенных генах, такие как BRCA1 и BRCA2, могут увеличить риск развития рака молочной железы. Наличие мутаций выясняется с помощью генетического теста, который необходимо выполнить женщинам, у которых есть отягощенный семейный анамнез. Лица с этими мутациями генов могут передавать мутацию гена своим детям.
Другие факторы риска:
- отсутствие физической активности: сидячий образ жизни;
- диета с высоким содержанием насыщенных жиров и отсутствие фруктов и овощей;
- избыточный вес или ожирение;
- частое употребление алкоголя (чем больше алкоголя вы потребляете, тем больше риск).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы новообразования молочной железы
Для фиброаденомы характерно наличие плотного округлого образования, которое легко смещается относительно ткани молочной железы. Как правило, безболезненное, однако некоторые пациентки отмечают ощущение болезненности, связанное с менструальным циклом. Если фиброаденома находится близко к поверхности кожи, возможна деформация кожного покрова, что может быть визуально заметно для пациентки.
Кисты молочных желез обычно бессимптомны, если размер кисты зависит от менструального цикла, возможно ощущение набухания молочной железы перед менструациями.
Внутрипротоковая папиллома имеет патогномоничный признак — густые кровянистые выделения из соска. Возможна пальпация самого образования, если оно располагается поверхностно.
Листовидные опухоли и радиальный рубец зачастую проявляют себя только наличием образования в ткани молочной железы, болей нет.
Рак молочной железы имеет некоторые характерные признаки:
1. наличие опухолевого узла в молочной железе;
2. симптом площадки;
3. вытяжение соска;
4. увеличение подмышечных лимфоузлов;
5. иногда выделения из соска.
Патогенез новообразования молочной железы
Развитие новообразований молочной железы — процесс, который запускается благодаря совокупности различных факторов: гормонального фона, стресса, условий окружающей среды. Особенностью доброкачественных образований — фиброаденом, липом и кист — является тот факт, что в любом случае процесс деления клеток внутри этих образований находится под контролем иммунной системы организма. То есть эти образования никогда не могут разрастись до неконтролируемых размеров или распространиться по лимфатической системе.
Кисты в молочной железе образуются в результате гиперпродукции секрета протоков млечных путей, таким образом происходит формирование мешочков, заполненных содержимым. Фиброаденома — разрастание соединительной ткани. И кисты, и фиброаденомы очень часто сочетаются, поэтому подобное состояние называется фиброзно-кистозная мастопатия.
Что касается злокачественных новообразований молочной железы, то тут механизм немного другой. Поврежденные клетки нашего организма могут размножаться, создавая еще более поврежденные клетки и вызывая рост опухоли. Гормоны нашего организма и химические вещества могут ускорить рост этих мутировавших клеток. Лимфатические и кровеносные сосуды могут переносить рак в другие области тела. Процессы злокачественного роста запускаются после повреждения клеток. Здоровые клетки являются основными строительными блоками всех тканей и органов в организме. Но когда ДНК клетки повреждена, мутировавшие клетки начинают быстро воспроизводиться, не следуя какому-либо плану. Агрессивный рост клеток образует опухоль. Эти аномальные клетки или группы клеток перерастают в болезнь, известную как рак молочной железы, и могут распространяться на другие части тела.
Рост и распространение рака молочной железы подпитывается нормальными химическими веществами организма, такими как эстроген, прогестерон и ген HER2/neu (фактор роста). Каждый из этих трех химических компонентов является важным в норме, однако когда клетка становится раковой, эти химические вещества ускоряют рост клеток рака молочной железы.
Здоровые рецепторы HER2 — это белки, которые помогают управлять тем, как клетка молочной железы растет, делится и ремонтирует себя. Однако примерно у четверти всех больных раком молочной железы ген HER2 функционирует неправильно. Он создает избыточное количество копий самого себя в процессе, известном как «амплификация гена HER2». Затем эти дополнительные гены инструктируют клетки создавать слишком много рецепторов HER2, что называется «сверхэкспрессией белка HER2». Конечным результатом является то, что клетки молочной железы растут и делятся неконтролируемым образом.
Классификация и стадии развития новообразования молочной железы
Новообразования молочных желез делятся на 2 вида:
- доброкачественные;
- злокачественные.
Доброкачественные образования:
Гиперплазия — чрезмерный рост (пролиферация) клеток долек или протоков молочной железы. Существует два основных типа гиперплазии — обычный и атипичный. Оба повышают риск рака молочной железы, но атипичная гиперплазия делает это в большей степени.[1]
Кисты представляют собой заполненные жидкостью мешочки, которые почти всегда доброкачественны. Кисты чаще встречаются у женщин в возрасте 35-50 лет.
Внутрипротоковые папилломы — это локальное разрастание стенки млечного протока в груди. Они обычно располагаются близко к соску и могут вызывать боль. Вы можете почувствовать уплотнение вблизи ареолы. Типичным признаком папилломы являются темные кровянистые выделения из соска. Они чаще всего встречаются у женщин в возрасте 35-55 лет. Внутрипротоковые папилломы (ВПП) удаляются хирургическим путем и не требуют дальнейшего лечения.[2] Если у вас одна ВПП, она не увеличивает риск развития рака молочной железы(в случае отсутствия аномальных клеток или клеток протоковой карциномы in situ (DCIS).[3] Наличие 5 или более ВПП может увеличить риск рака молочной железы.[4]
Склерозирующий аденоз состоит из небольших уплотнений, состоящих их увеличенных долек молочной железы. Может вызывать боль, не связанную с менструальным циклом. Склерозирующий аденоз можно увидеть на маммограмме.
Поскольку он имеет неровные контуры, он может быть ошибочно принят за рак молочной железы. Для исключения рака молочной железы может потребоваться биопсия. Склерозирующий аденоз не нуждается в лечении.[5] Некоторые исследования показали, что склерозирующий аденоз несколько увеличивает риск развития рака молочной железы, а другие не обнаружили увеличения риска.[6]
Радиальный рубец (рубец Земба) имеет сердцевину волокон соединительной ткани. Хотя радиальный рубец может выглядеть как рак молочной железы на маммограмме, он не являются раком. Радиальный рубец удаляется хирургическим путем, но не требует дальнейшего лечения. Исследования показали, что радиальный рубец не увеличивает риск развития рака молочной железы.[7]
Листовидная опухоль — это редкая опухоль молочной железы, которая состоит из соединительной (стромальной) ткани. Чаще всего встречаются у женщин в возрасте 40 лет. Женщины с синдромом Ли-Фраумени (редкое наследственное генетическое состояние) имеют повышенный риск развития подобных опухолей. Большинство листовидных опухолей являются доброкачественными (не раковыми), но 1 из 4 из этих опухолей являются злокачественными (рак).
Злокачественные новообразования молочных желез:
Рак молочной железы — заболевание неоднородное. Существует большое количество различных подтипов рака молочной железы, каждый из которых имеет свои особенности диагностики и лечения.
Во-первых, существуют различные типы дифференцировки:
1. низкий класс (1) — хорошо дифференцированный;
2. промежуточный класс (2) — умеренно дифференцированный;
3. высокий класс (3) — плохо дифференцированный.
Высокодифференцированные опухоли больше похожи на нормальную ткань молочной железы под микроскопом. Низкодифференциированные опухоли выглядят менее похожими на нормальную ткань и имеют тенденцию быть более агрессивными. Стадирование рака молочной железы осуществляется по системе TNM, в которой учитывается размер опухоли, состояние региональных лимфоузлов и наличие отдаленных метастазов. Прогноз для пациента очень сильно зависит от стадии рака молочной железы.
Осложнения новообразования молочной железы
В группе доброкачественных новообразований осложнения встречаются относительно редко. Крупные фиброаденомы и листовидные опухоли могут вырастать до крупных размеров, что приводит к изменению формы молочной железы и ее деформации. В случае беременности данная ситуация может осложниться лактостазом и маститом. Крупные кисты молочных желез в некоторых случаях могут инфицироваться, что в дальнейшем приводит к развитию инфекционных осложнений в виде абсцесса или флегмоны молочной железы. Наиболее грозным осложнением новообразований молочных желез является рак молочной железы. Однако злокачественное перерождение происходит достаточно редко, особенно в случае фиброаденомы молочной железы. Относительно чаще злокачественной трансформации подвергается дольковая или протоковая гиперплазия.
В случае обнаружения, развития и последующего лечения рака молочной железы возможно возникновение таких осложнений, как лимфостаз или лимфедема, которые проявляются появлением стойкого отека руки на оперированной стороне.[8] Однако данное состояние эффективно поддается лечению с помощью наложения лимфовенозных анастомозов и пересадки лимфатических узлов.[9]
Диагностика новообразования молочной железы
Существуют различные эффективные методы диагностики новообразований молочных желез. Ключом к постановке правильного диагноза является определение того, является ли опухоль доброкачественной или злокачественной.[10] Только гистологическое исследование может с уверенностью определить эти характеристики опухоли. Самым первым способом диагностики является самообследование молочных желез.
Если вам удалось обнаружить подозрительные образования, необходимо обратиться к специалисту-онкологу для проведения полного обследования молочных желез.
Основные инструментальные методы для диагностики новообразований молочных желез:
1. маммография;
2. УЗИ;
3. МРТ молочных желез
Доброкачественные опухоли часто имеют четко выраженные границы, что позволяет диагностировать их как доброкачественные. Также необходимо сдать анализы крови на наличие маркеров рака, например, СА 153. В случаях, когда клиническая картина сомнительна, необходимо провести биопсию опухоли, чтобы определить, является ли она доброкачественной или злокачественной. Биопсия будет более или менее инвазивной в зависимости от местоположения опухоли. Наиболее эффективным методом для биопсии образований молочной железы является кор-биопсия.[11] Суть методики состоит в заборе столбика тканей подозрительного образования с дальнейшим гистологическим исследованием. В случае, если образование злокачественное — необходимо определить рецептурный статус, что позволит начать грамотное и специализированное лечение.
Лечение новообразования молочной железы
Не все доброкачественные опухоли нуждаются в лечении. Если опухоль небольшая и не вызывает никаких симптомов, необходимо осуществлять динамическое наблюдение.
Фиброаденому не обязательно удалять. В зависимости от симптомов, семейной истории, данных УЗИ врач решает: удалить фиброаденому или нет. Фиброаденомы, которые не растут и, безусловно, не являются злокачественными, достаточно контролировать по УЗИ и маммографии.
Показания для удаления фиброаденомы:
1. размер более 5 мм;
2. фиброаденома влияет на естественную форму груди;
3. фиброаденома вызывает боль;
4. обеспокоенность развитием рака;
5. наличие рака в семейной истории;
6. сомнительные результаты биопсии.
После удаления фиброаденомы рекомендовано следующее лечение:
1. Прожестожель 1% 1 р/сут. втирать в каждую железу 3 месяца;
2. Аевит 1 драже 2 р/сут.;
3. Валерианы экстракт 1 таб/3р/сут.;
4. Мастодинон 1 таб 2р/сут. или 30 капель 2р/сут. 3 мес, месяц перерыв, еще 3 месяца;
5. Фитолон;
6. Почечный сбор.
Основным видом лечения листовидных опухолей является хирургический.[12] Листовидные опухоли могут рецидивировать при недостаточном удалении. По этой причине их необходимо удалять вместе с краем нормальной ткани молочной железы. В некоторых случаях может потребоваться мастэктомия. Злокачественные листовидные опухоли отличаются от рака молочной железы. Они плохо реагируют на гормональную терапию или химиотерапевтические препараты, которые используются для лечения рака молочной железы. Злокачественные листовидные опухоли необходимо лечить по тем же принципам, что и саркомы.
Лечение внутрипротоковой папилломы — хирургическое, удаление новообразования вместе протоком молочной железы. Протоковая, или дольковая гиперплазия, как правило, в лечении не нуждается. Однако если при выполнении пункционной биопсии были получены атипические клетки, необходимо выполнить кор-биопсию молочной железы или секторальную резекцию, чтобы достоверно исключить злокачественное новообразование.
Прогноз. Профилактика
Доброкачественные новообразования молочной железы — это не рак молочной железы. Однако некоторые типы (особенно те, в которых по данным биопсии присутствуют аномальные клетки) повышают риск рака молочной железы. В этом случае стоит осуществлять серьезный контроль за новообразованиями и при необходимости уд